Typ-1-Diabetes ist eine Autoimmunkrankheit, bei der Betroffene kein oder nur kaum eigenes Insulin produzieren. Sie müssen es deswegen spritzen, um akute Stoffwechselentgleisungen sowie langfristige Folgeschäden zu verhindern. Der Typ-1-Diabetes bildet sich oft schon im Kindes- und Jugendalter. Rund 300.000 Menschen in Deutschland leben Schätzungen zufolge mit Typ-1-Diabetes. Verlässliche Zahlen gibt es aber nicht, da Diabetes keine meldepflichtige Krankheit in Deutschland ist.
Diabetes Typ-1
Die Ursachen von Typ-1-Diabetes
Ein Typ-1-Diabetes entsteht, wenn das körpereigene Immunsystem, das in erster Linie der Abwehr krankmachender Keime dient, sich gegen die Insulin produzierenden Zellen der Bauchspeicheldrüse richtet und diese zerstört. Die Gründe dafür sind noch unklar. In der Folge kommt es oft innerhalb kurzer Zeit zum Ausbleiben der Insulinproduktion. Das Hormon Insulin hat die Aufgabe, den mit der Nahrung aufgenommenen Zucker aus dem Blut in die Zellen zu schleusen, die ihn zur Energiegewinnung benötigen. Bei Insulinmangel sammelt sich der Zucker im Blut an – Blutzuckerspiegel steigt. Ohne Insulinzufuhr von außen kommt es innerhalb einiger Zeit zu einer schweren Stoffwechselentgleisung, einer Ketoazidose. Diese kann ohne Gegenmaßnahmen tödlich enden. Auf Dauer können erhöhte Blutzuckerwerte zudem die Blutgefässe, Nerven und zahlreiche Organe schädigen.


Welche Symptome hat ein Diabetes Typ-1
Zu Beginn verursacht ein Typ-1-Diabetes keine Beschwerden. Erst wenn die Insulinproduktion der Bauchspeicheldrüse schon stark eingeschränkt ist, können sich bestimmte typische Symptome zeigen:
- Starker Harndrang und vermehrter Durst
- Schnelle Gewichtsabnahme
- Müdigkeit
- Azetongeruch in der Atemluft
(erinnert an Nagellackentferner oder fauliges Obst)
Wie wird ein Typ-1-Diabetes behandelt?
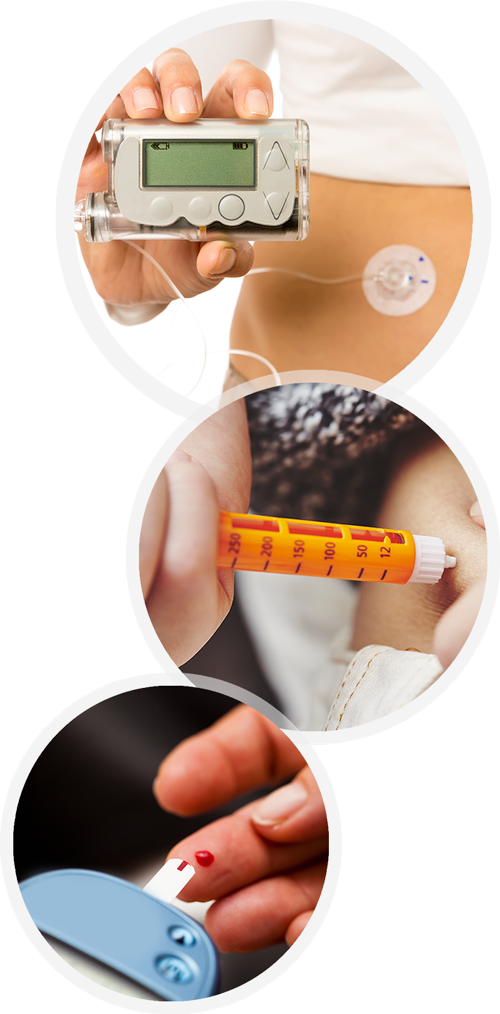
Betroffene benötigen regelmäßig Insulin, um ihre Blutzuckerwerte zu regulieren. Die meisten spritzen es mit Hilfe eines Pens, einem füllfederhalterähnlichen Injektionsgerät. Eine Minderheit der Patienten trägt eine Insulinpumpe. Diese wird am Körper getragen und gibt laufend eine kleine Menge an Insulin ins Blut ab. Das zu den Mahlzeiten benötigte Insulin lässt sich zudem mittel Knopfdruck abgeben. Die Krankenkassen übernehmen die Kosten für dieses Therapiegerät in bestimmten Fällen.
Der Großteil der Betroffenen geht bei der Behandlung ihres Typ-1-Diabetes nach dem Schema der intensivierten Insulintherapie (ICT) vor. Bei dieser spritzen sie ein- bis zweimal täglich ein langwirkendes Insulin. Das Verfahren erlaubt eine flexible Planung des Alltags und hat deswegen starrere Spritzschemen als Standard in der Diabetestherapie abgelöst.
Zusätzlich zur Insulingabe müssen Patienten regelmäßig ihren Blutzucker überprüfen und den Kohlenhydratgehalt ihrer Mahlzeiten abschätzen, um die dadurch benötigte Insulinmenge berechnen zu können. Diese Grundlagen lernen sie in aller Regel nach der Diagnose im Rahmen einer Schulung. Bei Kinder sollten unbedingt beide Elternteile sich das nötige Wissen für den Alltag mit Typ-1-Diabetes aneignen.